Vorsorge
Früherkennung durch Vorsorge ist mittlerweile ein häufig gebrauchtes Schlagwort. Gerade bei einem so wichtigen Sinnesorgan, wie Ihrem Auge, sollten Sie der Erhaltung Ihrer Sehfähigkeit ganz besonderes Augenmerk schenken. Nur durch regelmäßige und gezielte Prävention ist es möglich, bösen Überraschungen vorzubeugen.
Hierfür wurden besonders innovative und hochmoderne Untersuchungsgeräte entwickelt, die heute nicht nur für das Auge schonende Untersuchungen ermöglichen, sondern auch hervorragende und sichere Diagnose-Ergebnisse erzielen.
Glaukomvorsorge
Man schätzt, dass in Deutschland etwa 800.000 Patienten am Glaukom erkrankt sind – mit Ausfällen im Gesichtsfeld. Nach der Makuladegeneration ist der Grüne Star die zweithäufigste Erblindungsursache in Deutschland.
Glaukom ist bei früher Diagnose am besten behandelbar, wird jedoch leider nur selten frühzeitig erkannt. In frühen Stadien kann die Krankheit nur durch regelmäßige Augenuntersuchungen diagnostiziert werden. Jeder lebt mit einem Risiko an einem Glaukom zu erkranken. Bestimmte Menschen sind jedoch einem höheren Risiko ausgesetzt und müssen häufiger von ihrem Augenarzt untersucht werden. weiterlesen …

Netzhautvorsorge
Bei der üblichen routinemäßigen Untersuchung kann nur der zentrale Bereich der Netzhaut eingesehen werden. Bei der gezielten Netzhautuntersuchung wird dagegen die gesamte Netzhaut betrachtet. Es werden also auch die weiter außen liegenden Teile der Netzhaut untersucht, die ansonsten nicht einsehbar sind. Die Befunde werden mit einer digitalen Kamera fotografisch festhalten und dokumentiert. Wir speichern diese Aufnahme und halten sie für spätere Untersuchungen zum Vergleich bereit. Auf diese Weise können wir mögliche Veränderungen in einem sehr frühen Stadium erkennen und eine Behandlung einleiten.
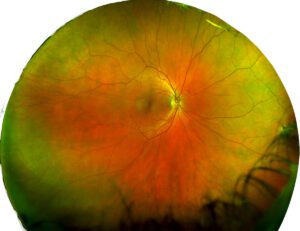 Durch eine regelmäßige Kontrolle der Netzhaut können beispielsweise die altersbedingte Makuladegeneration (Ursache schwerwiegender Sehverschlechterung im Alter) sowie eine Krebserkrankung am Augenhintergrund, z. B. Malignes Melanom (schwarzer Hautkrebs), ausgeschlossen werden. Auch für die Glaukomvorsorge ist eine Netzhautuntersuchung wichtig.
Durch eine regelmäßige Kontrolle der Netzhaut können beispielsweise die altersbedingte Makuladegeneration (Ursache schwerwiegender Sehverschlechterung im Alter) sowie eine Krebserkrankung am Augenhintergrund, z. B. Malignes Melanom (schwarzer Hautkrebs), ausgeschlossen werden. Auch für die Glaukomvorsorge ist eine Netzhautuntersuchung wichtig.
Was jedoch vielen Patienten nicht bewusst ist: Veränderungen an der Netzhaut können gleichzeitig auch auf Krankheiten wie Bluthochdruck, Diabetes und die Gefährdung für einen Schlaganfall oder Herzinfarkt hinweisen!
Folgende Krankheiten lassen sich durch Netzhautuntersuchung erkennen:
- Netzhautablösungen, Netzhautdefekte
- Altersbedingte Makuladegeneration
- Pigmentveränderungen
- Glaukom
- Diabetes
- Bluthochdruck
- Tumore
- Gefäßerkrankungen
- Risiko von Schlaganfall oder Herzinfarkt
 Wir bieten zur Netzhautuntersuchung eine Netzhautfotografie (Optomap) und eine optische Kohärenztomographie (OCT) an. Das Optomap Ultra-Weitwinkel-Digital-Netzhautbildgebungssystem erfasst mehr als 80% Ihrer Netzhaut in einer Panoramaaufnahme. Die auf Lasertechnologie basierende Untersuchung ist unkompliziert, wenig belastend und erfordert keine Berührung. Die Erweiterung der Pupille ist nicht notwendig. Eine Spezialkamera macht dabei in wenigen Sekunden Aufnahmen von genauester Präzision von Ihrem Augenhintergrund. Diese Aufnahmen werden direkt in unserer Praxis ausgewertet.
Wir bieten zur Netzhautuntersuchung eine Netzhautfotografie (Optomap) und eine optische Kohärenztomographie (OCT) an. Das Optomap Ultra-Weitwinkel-Digital-Netzhautbildgebungssystem erfasst mehr als 80% Ihrer Netzhaut in einer Panoramaaufnahme. Die auf Lasertechnologie basierende Untersuchung ist unkompliziert, wenig belastend und erfordert keine Berührung. Die Erweiterung der Pupille ist nicht notwendig. Eine Spezialkamera macht dabei in wenigen Sekunden Aufnahmen von genauester Präzision von Ihrem Augenhintergrund. Diese Aufnahmen werden direkt in unserer Praxis ausgewertet.

Makulavorsorge
Die Makuladegeneration ist die häufigste Ursache für eine Sehbehinderung im Alter und ist in den Industrieländern die häufigste Erblindungsursache ab dem 50. Lebensjahr. Die Früherkennung der Degeneration im Rahmen der Vorsorgeuntersuchung ist entscheidend für den Erfolg der Therapie sowie der Frage, ob ein Dauerschaden vermieden werden kann.
Der Zustand der Makula kann heutzutage sehr präzise mit der Optischen Kohärenztomographie (OCT) gemessen werden. Bei der OCT handelt es sich um ein Bilddiagnosesystem modernster Technologie, das eine schichtweise (tomographische) Abbildung der Netzhaut im Bereich der Stelle des schärfsten Sehens (Makula) ermöglicht.
Die zwei Carotinoide Lutein und Zeaxanthin bilden an der Stelle des sog. „gelben Flecks“ in der Makula das Makulapigment. Das Makulapigment unterstützt die Sehfunktionen, wie Sehschärfe, Blendempfindlichkeit und Kontrastsehen.
Das Makula-Pigment-Screener (MPS II) stellt aktuell eine der wenigen Untersuchungen dar, die die Makulapigmentdichte messen und das Risiko einer AMD-Entstehung quantifizieren können, bevor die ersten Symptome überhaupt auftauchen. Mit unserem MPS II sind wir in der Lage, die Wirksamkeit der Pigmentschicht zu messen. Je nach Ergebnis bekommen Sie von uns gezielt Empfehlungen, wie Sie die Makulapigmentschicht wieder aufbauen können und damit das Risiko minimieren, an Makuladegeneration zu erkranken.

Vorsorge im Kinderalter
Kinder bis zu einem Alter von 3 Jahren sollten in jedem Falle augenärztlich untersucht werden. Werden Sehstörungen (wie z.B. eine Fehlstellung der Augen) damit rechtzeitig erkannt, kann eine frühzeitig eingeleitete Behandlung (u.a. eine Schieltherapie in der Sehschule) dazu führen, dass diese Beeinträchtigung dauerhaft korrigiert werden kann.
Jugendlichen bis zu einem Alter von 15 Jahren empfehlen wir, die Brillenwerte sowie allgemein die Sehfähigkeit regelmäßig überprüfen zu lassen. Nur so können Fehlentwicklungen frühzeitig erkannt und behandelt werden; dies kann insbesondere vor dem Hintergrund der schulischen Leistungsfähigkeit entscheidend sein.
Nacht- und Farbsehen
Gerade Autofahrer sollten überprüfen lassen, inwieweit sie unter der sog. Nachtblindheit (Hemeralopie, fehlende Anpassungsfähigkeit des Auges an die Dunkelheit) oder der sog. Farbblindheit (Achromatopsie, zumeist in Form einer Rot-Grün-Schwäche) leiden; dies ermitteln wir mittels Farbtafeln oder eines Anomaloskopen (Spektralfarbenmischapparat).






